心臓は前中隔の左右の肺の間にあります。心臓は二重の袋(心嚢:Pericardium)につつまれており、心臓自身も横紋筋の袋でできています。心臓の重さは約270gで大きさはひとのにぎりこぶし程度です。心嚢内には漿液があり、摩擦を防いでいます。
心臓の構造
心臓は隔壁によって左右に分けられ、さらに弁膜によって 心房と心室に分かれています。これによって右側には右心房(Right atrium)と右心室(Right ventricle) 、左側には左心房(Left atrium)と左心室(Left Ventricle)があります。右心房と右心室の間には三尖弁と呼ばれる3つの弁尖からできています。また、左心房と左心室の間には僧帽弁があり、2つの弁尖からできています。同様に右心室と肺動脈の間には肺動脈弁、左心室と大動脈の間には大動脈弁があります。
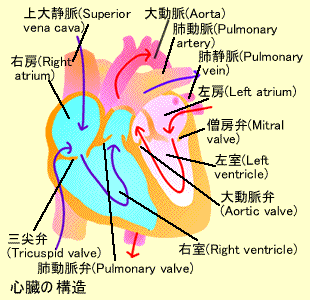
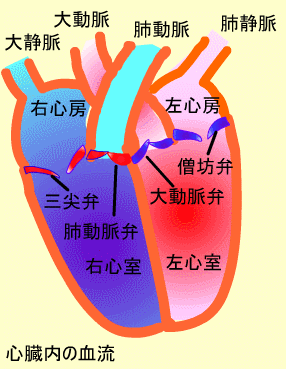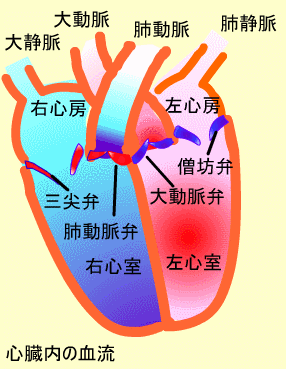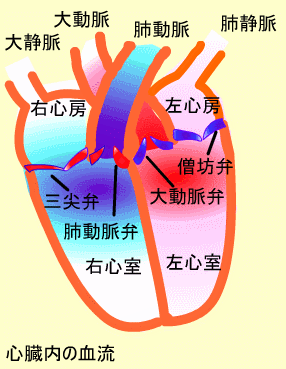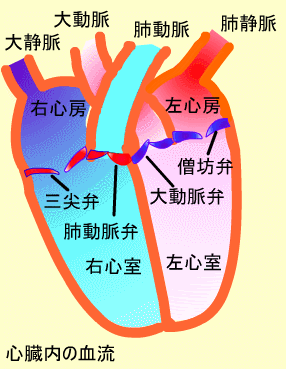
全身を循環し、低酸素、高二酸化炭素となった静脈血 は上・下大静脈から右心房に入り、三尖弁を介して右心室 に入ります。心臓のポンプ作用によってこの静脈血は肺動脈弁を介して肺動脈へ入ります。肺動脈から肺に入った血液は 肺でのガス交換によって高酸素、低に酸化炭素の動脈血に なり、肺静脈から左心房へ帰ります。この経路を肺循環(Pulmonary circulation)といいます。左心房から僧帽弁を介 して左心室へ入った動脈血はポンプ作用によって大動脈から 全身へと流れます。この全身にいたる経路を体循環(Systemic circulation)といいます。
- 心室中隔欠損 (Ventricular septal defect: VSD):中隔の一部が欠損している先天性心疾患です。高圧の左心室から右心室へ血液が短絡し、心室肥大が起こります。
- 僧帽弁狭窄症 (Mitral Stenosis: MS):リウマチ等によって僧坊弁の狭窄が起こり、左房から左室への血液流入が妨げられます。
- 僧帽弁閉鎖不全症 (Mitral Insufficiency: MI):僧帽弁の閉鎖が不完全なために左室から左房へ血液が逆流します。
- 三尖弁についても狭窄症、閉鎖不全症があります。
心臓のポンプ作用
心臓の刺激伝達系によって興奮した心筋は規則的に収縮、拡張を繰り返し、そのポンプ作用によって血液を体中に送り出します。
- 心房収縮 (Atrial Systole):洞房結節の興奮により、心房が収縮します。右心房の方が左心房よりやや早く収縮します。心房収縮の結果、心房内の圧力が高まり血液が心室内へ流れ込みます。
- 等容性心室収縮 (Isovolumetric ventricular contraction):心室が収縮を始めると房室弁が閉鎖し、心室内圧が急激に上昇します。この状態は心室内の圧力が肺動脈と大動脈内の圧力を越えるまで続きます。
- 心室拍出期 (Ventricular Ejection):心室内圧が動脈圧を越えると大動脈弁と肺動脈弁が開き、心室内の血液が動脈へ流れます。
- 等容性心室拡張 (Isovelumetric ventricular relaxation):心室内圧が低下し、肺動脈弁と大動脈弁が閉鎖します。心室内圧がさらに低下し、房室弁が開きます。
- 心室流入期 (Ventricular inflow):房室弁が開き、心房内の血液が心室に流入します。
心拍出量 (Cardiac Output)
心臓が1分間に拍出する血液の量を心拍出量といいます。心拍出量は1回の心収縮による拍出量(1回拍出量)X1分間の心拍数として計算できます。1回拍出量を70mL、心拍数を70回/分とすると70X70=4900mL/分(4.9L/分)となります。
血圧 (Blood Pressure)
心臓からの血液の拍出によって血管壁(動脈)には圧力がかかります。これを血圧といいます。血圧は心臓が収縮するときの収縮期血圧と心臓が拡張しているときの拡張期血圧があります。血圧は血圧計によって測定することができます。
心臓を養う血管:冠動脈
心臓はひとが生まれてから死ぬまで休むことなく働き続けます。体中に血液を送る心臓自身もたくさんの酸素とエネルギーを消費するので心筋に酸素とエネルギーを補給する専用の血管系が必要です。心筋を養う動脈を冠動脈(Cononary Artery)といいます。
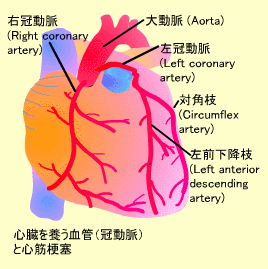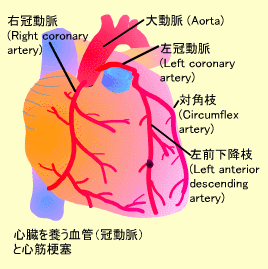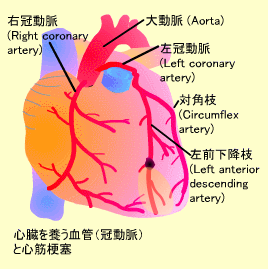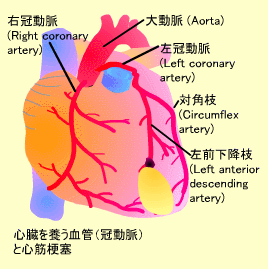
冠動脈は大動脈から発して、心臓の右側は右冠動脈、左側には左冠動脈が分布しています。左冠動脈はさらに左前下降枝と対角枝に分かれ、左前下降枝は左室前壁に分布しています。
心筋梗塞 (Myocardial infarction):冠動脈が閉塞するとその末梢部分の心筋への血流が遮断され、その部分の心筋は梗塞・壊死状態になります。心筋梗塞の際には、強い胸痛、不整脈、ショック等を起こします。
狭心症 (Angina pectoris):冠動脈の攣縮や血小板血栓等によって一過性に心筋虚血状態になるものを狭心症といい、胸痛や心電図変化が見られます。
心臓の興奮伝導系
心臓は規則的に収縮・拡張を繰り返すことによって全身に血液を循環させています。このリズムは心臓内の興奮伝導系(刺激伝導系)によってコントロールされています。この興奮伝導系は下記から構成されています。
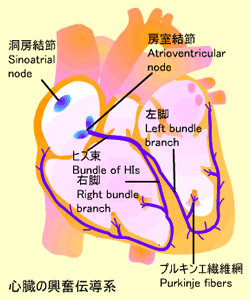
- 洞房結節 (Sinoatrial node):右房の上大静脈近くにあります。洞房結節は心臓のペースメーカーで心拍数を決定します。ここからの電気刺激は心房に広がります。
- 房室結節 (Atrioventricular node):房室間の中隔にあり、ここからの電気刺激は心室へと伝達します。
- ヒス束 (Bundle of His):房室結節からの信号はヒス束を介して心室へ伝わります。
- 右脚 (Right bundle branch), 左脚 (Left bundle branch):ヒス束を通ったシグナルは右脚と左脚を介して心尖部の方へ伝達します。
- プルキンエ繊維網 (Purkinje fibers):左・右脚のシグナルはさらにプルキンエ繊維網に伝わり心筋を収縮させます。刺激は他の心室壁へも伝達されます。
心拍数 (Heart rate)
安静時の心拍数は約70回/分ですが、運動時には回数が上がり(頻脈:Tachycardia)、睡眠時には心拍が減少(徐脈:Bradycardia)になります。また、心拍数は吸気時には増加し、呼気時には減少します。これは、吸気時には肺からの迷走神経(副交感神経)刺激が、延髄にある心抑制中枢を抑制するからです。
心臓の神経
心臓の機能は促進性の心臓交感神経(ノルアドレナリン系)と抑制性の心臓副交感神経(アセチルコリン系)の2つでコントロールされています。
心筋興奮のメカニズムと心電図
心臓の興奮伝導系によって発生する電流は体の表面に電極をつけることによって記録することができます。これを心電図(Electrocardiogram:ECG)といいます。心電図の記録には標準肢誘導と単極誘導があります。
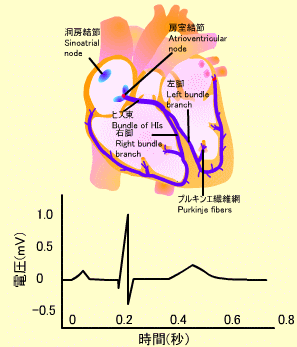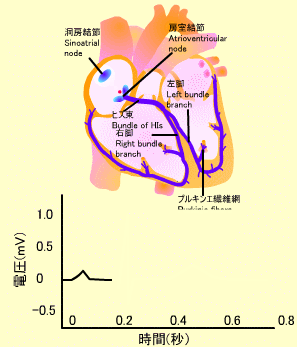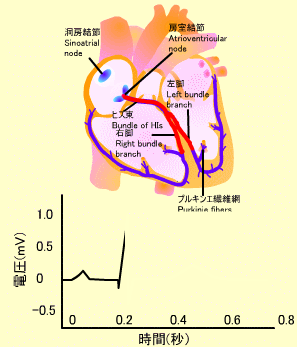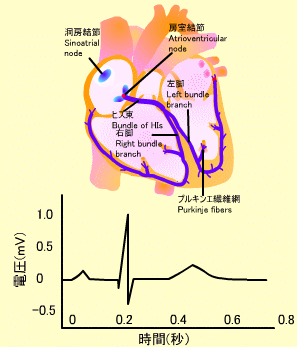
心電図のP波は心房の脱分極を意味し、これによって心房が収縮します。それに続くQRS波は心室筋の脱分極を表し、心室筋が収縮します。その後に続くT波は心室の再分極を表しています。
不整脈 (Arrythmia)
- 洞性不整脈 (Sinus arrythmia):正常のひとでは洞房結節のペースメーカによって1分間に約60~100回心筋が収縮します。これを正常洞調律(Ordinary sinus rhythm)といいます。
- 洞性頻脈 (Sinus tachycardia):心拍数が100回/分以上になります。運動、薬物、甲状腺機能亢進、発熱等によって起こります。
- 洞性徐脈 (Sinus bradycardia):心拍数が60回/分となる場合です。洞不全症候群(Sick sinus syndrome: SSS)、薬物、甲状腺機能低下等によって起こります。
- 異所性興奮形成:洞結節以外の場所で興奮が作られる場合で、期外収縮、発作性心頻泊、心房や心室の細動・粗動などがあります。